 病因
病因
病因:
1.外伤 由于面部系暴露部位,面侧又为腮腺的主要所在,因此最易受到挫裂伤,刀砍伤,玻璃、铁片等锐器伤,压伤砸伤,车祸,爆炸伤等均可引起涎腺损伤及涎瘘。
2.医源性 在颌面颈手术中,颊面部、腮腺部、颞下颌关节部手术,颈淋巴清扫手术、整形美容手术(如除皱术)等,很易损伤到腮腺及其导管,并发涎瘘。其他如炎性的腮腺间隙感染,术者对局部解剖不熟悉,在口外切开引流时作纵形切开损伤腺体及导管造成涎瘘。究其原因,可有下列数种情况:
(1)腮腺区外伤后,初次处理不当,如只检查伤口,不检查导管及面神经是否损伤,缝合时未按层次严密缝合,造成唾液滞留于伤口内形成大的囊腔,破坏了涎腺组织并致瘘,在腮腺手术中,因残留的腺体缝扎不严密,同样可造成上述情况。
(2)颈淋巴清扫术中,腮腺下极颌后及咽侧的腺体切除后未作严密的缝合。
(3)未结扎切断的腮腺主导管。
(4)单纯的腮腺导管结扎后,因压力过大,唾液可从损伤的小腺管溢出。
(5)术后腮腺区创面局部加压包扎时间不够或不力。
 治疗
治疗
治疗:要根据损伤的不同类型及伤后时间采取不同的处理。早期损伤用非手术治疗方法较多。若损伤时间较久,瘘管上皮已经形成,则应作手术治疗。
1.非手术治疗 非手术治疗主要适用于腺体瘘,如面部遗留有瘘管,可用碘酚或
硝酸银烧灼瘘管,也有用电凝固器烧灼瘘口。以上两法实施后均需局部加压包扎7~14天,并配合抗感染治疗。对长期不愈,不能做手术或不愿做手术的患者,有报道用5%
鱼肝油酸钠在控制感染抽出唾液后注入。方法简单易行,甚至可用该药倒注或与腮腺导管口双向注入法治疗导管瘘。也有报道用小剂量浅层放射线照射腮腺区来治疗长期不愈者,用浅照射,每次约1Gy,照射3~10次不等,总量不超过15Gy,则临床上副作用不大。
2.手术治疗 对于导管瘘的处理,主张手术治疗,不论作导管吻合术或修补术,术中应仔细修整伤口后断端的创面,去除瘢痕组织,严密缝合伤口,保持断端缝合后的伤口通畅。对少数损伤严重,手术困难的患者可考虑作腮腺切除术。
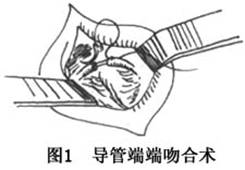
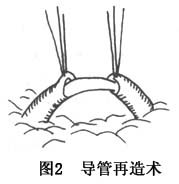
(1)导管端端吻合术及再造术:用细塑料管从口腔经腮腺导管口插入穿出断端,在确认近腺体的导管后再将穿出断端的塑料管插入用7-0或9-0丝线吻合断端管壁,分层缝合创口,加压包扎腺体部,将暴露于口腔内的塑料管固定于上颌牙或颊黏膜上,保留10~14天。如导管缺损而不能作端端吻合者,可采用静脉移植导管进行再造,再造的导管内应留置塑料管,同样固定于上颌牙或颊黏膜上留置10~14天后从口内抽出(图1,2)。
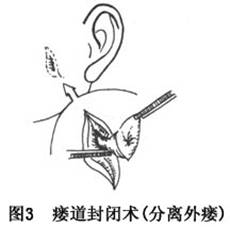
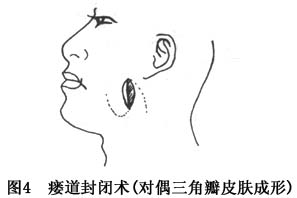
(2)瘘管封闭术:损伤在3个月以上的导管形成涎瘘者,由于瘢痕粘连,断端难找,吻合困难,多用瘘管封闭术,也有用放置细尼龙管治疗外瘘的报道。
手术方法可先在瘘管内注入少量1%
亚甲蓝,在根据皮纹方向,在瘘口周围作梭形切口,包括其周围的瘢痕组织应在此切口内,然后将瘘管口周围的皮肤、瘢痕和一段
亚甲蓝显示的瘘管切除,在瘘管末端周围组织内作荷包缝合结扎断端,潜行分离周围皮下组织,再分层严密缝合,皮肤缝线应不在瘘口结扎的位置,因此可在梭形切口的两端分别各作一附加切口,形成2个对偶三角皮瓣,互换缝合,以免被皮瓣覆盖而再度成瘘(图3,4)。
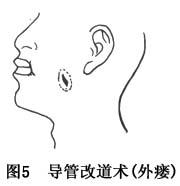
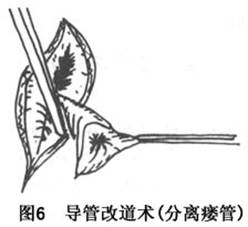
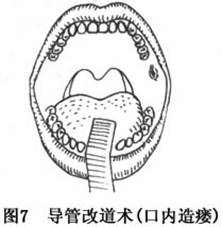
(3)导管改道术:腮腺导管断裂或完全瘘,其断裂处或瘘口接近口腔时,可游离导管后将开口移置于口腔内,变外瘘为内瘘。手术方法是先用探针从瘘管口插入瘘管作为分离组织的标志,距离管口0.5cm作圆形切口切开皮肤及皮下组织,分离瘘管及导管,其周围应保留一部分结缔组织,以避免损及瘘管及导管,并维持足够血供。然后用弯止血钳在咬肌前缘分离组织到口腔黏膜下形成一通道,再在此通道末端黏膜表面作一小切口,将瘘管穿入口腔。并将瘘口周围皮肤缝合于黏膜切口边缘(图5,6,7)。
 预防
预防
预防:
1.术中必须对损伤的腺体作严密的缝扎。
2.腮腺区手术后负压引流术的应用是术后防止积液、积血以及防止涎瘘的好方法。
3.对腮腺区及颈上部的创面加压包扎至少1~2周。
4.术后口服抑制唾液分泌的药物如阿托品等以减少唾液分泌,特别是在术后2周伤口未完全愈合时,不可食咸、酸、香等刺激分泌增加的食品,应服清淡的流质、半流质及软食,要排除不可抵御美食的欲念。
5.若已发现伤口积液,穿刺为唾液时,应尽早穿刺抽尽,伤口积液有继发感染时,除全身注射抗生素外,可拆除伤口2~3针缝线,作贯通引流,局部用0.5%氯霉素溶液或过氧化氢冲洗,碘仿纱条或纱布团填塞压迫,再按压上合适的印模胶,局部绷带加压包紧。



 流行病学
流行病学
 病因
病因
 发病机制
发病机制
 临床表现
临床表现
 实验室检查
实验室检查
 其他辅助检查
其他辅助检查
 诊断
诊断
 鉴别诊断
鉴别诊断
 治疗
治疗
 预后
预后
 预防
预防